¿Qué es la Leptopirosis?
La leptospirosis es una enfermedad infecciosa, de distribución universal, que se transmite de forma natural de los animales al ser humano (zooantroponosis). Afecta a varias especies de animales domésticos y salvajes, y los humanos se pueden infectar por contacto directo con un animal infectado o con un medio ambiente contaminado con el germen. La infección en humanos puede producir cuadros clínicos que van desde solo fiebre, tos, dolor de cabeza o muscular y escalofríos, hasta la afección de múltiples órganos (riñones, hígado, bazo, cerebro, pulmones), causando incluso la muerte.
La leptospirosis es una zoonosis que afecta a muchas especies animales salvajes y domésticas; se ha descrito en más de 160. Estos animales constituyen el reservorio (es decir, que el germen se mantiene en ellos) y la fuente de infección para el ser humano. Las especies salvajes más afectas son los roedores, y los animales domésticos más afectos son los perros y el ganado bovino, equino, ovino y porcino.

La leptospirosis es una enfermedad infecciosa que se transmite de los animales al ser humano. La infección puede producir desde fiebre hasta la afección de múltiples órganos, causando incluso la muerte.
Los animales infectados eliminan leptospiras por la orina y los humanos se infectan cuando entran en contacto con estos animales o con las aguas infectadas, especialmente aguas estancadas y terrenos húmedos contaminados con la orina de estos animales.
En la persona infectada, el sistema inmunitario produce anticuerpos frente al serotipo (categoría del microorganismo basada en sus antígenos. Dentro de un mismo tipo de bacteria –también ocurre con las leptospiras–, puede haber diferentes serotipos o bacterias con diferentes moléculas en su superficie; estas son las moléculas que el sistema inmunitario detecta como antígenos ajenos al cuerpo) de leptospira que ha ocasionado la infección. Es decir, que una persona que padece y se recupera de una infección por leptospira, aunque haya creado anticuerpos frente a esa leptospira, no está protegida frente a posibles infecciones por otras leptospiras con otro serotipo y, por lo tanto, la misma persona no está libre de sufrir otras leptospirosis.
Esta enfermedad también se conoce como Enfermedad de Weil, fiebre icterohemorrágica o ictericia hemorrágica, enfermedad de las porquerizas, fiebre de los arrozales, fiebre de los cortadores de caña, fiebre de los pantanos o del fango, enfermedad de Stuttgart, y en algunos casos, fiebre por Leptospira canicola.
Causas de la Leptopirosis
Las causas de la leptospirosis son un tipo de bacterias, las leptospiras o bacterias del género Leptospira, que forman parte de la familia Leptospiraceae, que están dentro del orden de bacterias conocido como Spirochaetales. Estas últimas agrupan diferentes bacterias que se parecen en su morfología: son bacterias gramnegativas (es decir, que muestran un aspecto característico con la tinción de Gram), delgadas, con forma de hélice, y miden de 0,1 a 0,5 μm X 5 a 20 μm. El orden Spirochaetales se subdivide en tres familias y en 13 géneros, de los cuales solo tres producen enfermedad en el ser humano; estos tres géneros son Leptospira, Treponema y Borrelia.
Como se ha mencionado, esta clasificación microbiológica solo atiende a las características morfológicas de las bacterias y no al tipo de enfermedad que originan ni a la forma de adquisición de ésta. Así, están agrupadas dentro de este orden bacterias como, por ejemplo, la responsable de la sífilis, el Treponema pallidum, que se transmite por contacto sexual; o las infecciones causadas por varios tipos de Borrelia, que se transmiten a través de garrapatas o piojos; o las enfermedades causadas por Leptospira que se describen a continuación.

Las leptospiras son unas bacterias delgadas y enroscadas, con un gancho en uno o en ambos extremos. Tienen dos flagelos (como dos hilos) que dan más longitud a la bacteria y sirven para que se mueva. Estas bacterias se pueden cultivar en el laboratorio a partir de muestras obtenidas de los pacientes infectados, es decir, se multiplican si se ponen en los medios y en las condiciones en las que crecen mejor: entre 28 y 30 ºC, y en medios que contengan vitaminas (B1 y B12), sales de amonio y ácidos grasos de cadena larga.
En la naturaleza, las leptospiras pueden sobrevivir bastante tiempo en el agua o en ambientes húmedos y templados, siempre que el pH sea neutro o ligeramente alcalino (es decir, lo contrario a ácido), pero solo se multiplican en el animal que las hospeda.
Recientemente, un grupo de científicos del Instituto Venezolano de Investigaciones Científicas (Ivic) han hallado una bacteria, a la que han bautizado como Leptospira venezuelensis, que también puede causar esta enfermedad.
Factores de riesgo de Leptospirosis
La leptospirosis es una enfermedad profesional asociada a trabajos en los que se entra en contacto con animales o productos contaminados por estos, por ejemplo, les sucede a veterinarios, ganaderos, trabajadores del campo o del alcantarillado. También, cada vez con mayor frecuencia, se dan casos de infecciones adquiridas como consecuencia de la práctica de actividades recreativas en zonas húmedas tropicales y subtropicales (por emplejo al tragar agua nadando en embalses o practicando kayak).
Las leptospiras penetran en el ser humano a través de una herida en la piel, por pequeña que sea, y a través de las mucosas de los ojos y de la nariz, desde donde pasan fácilmente a la sangre, donde se empiezan a multiplicar, produciendo la primera fase de la enfermedad (leptospiremia o fase febril).
Síntomas y Signos de la Leptopirosis
El periodo de incubación, es decir, el tiempo que va desde que entra la leptospira en la sangre y la aparición de síntomas de la leptospirosis, suele ser de 7 a 12 días (pero puede oscilar entre 2 y 20 días). La infección se puede mostrar de tres maneras:
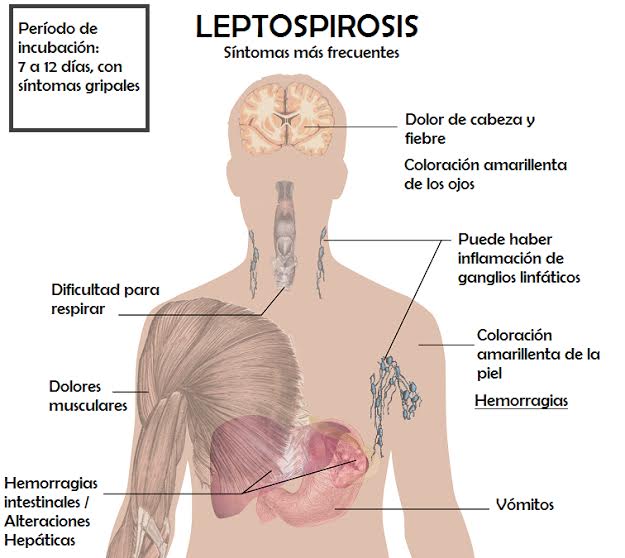
- En la mayoría de los casos, aproximadamente un 90%, se produce una enfermedad leve, sin ictericia (coloración amarillenta de la piel y de las mucosas debida al depósito de bilirrubina en las mismas, causada por la presencia elevada de bilirrubina en la sangre).
- En algunos casos, aproximadamente un 15%, la infección pasa desapercibida –infección subclínica– y solo se puede diagnosticar al analizar los anticuerpos: la persona pasa de no tener anticuerpos frente a leptospiras a tenerlos (seroconversión).
- En una minoría de casos –menos del 5%–, se desarrolla una forma grave de la enfermedad, que puede incluso causar la muerte, llamada leptospirosis ictérica o enfermedad de Weil.
La forma típica de la leptospirosis tiene dos fases que, a su vez, coinciden con dos fases de fiebre: la primera fase o septicémica (cuando la leptospira se puede detectar en la sangre) dura entre 4 y 7 días; después, entre los días 7 y 10, la fiebre prácticamente desaparece, y luego la fiebre reaparece en la segunda fase o fase inmune, que puede durar entre 4 y 30 días.
A veces, estas dos fases son indistinguibles: en la forma leve, porque la segunda fase es muy breve o no existe; y en la forma grave, porque las dos fases, septicémica e inmune, se funden, mostrando síntomas y signos muy graves de manera continua. Desde el punto de vista clínico se consideran dos formas de la enfermedad causada por leptospiras: la leptospirosis anictérica (sin ictericia) y la leptospirosis ictérica o enfermedad de Weil.
Leptospirosis anictérica
En la leptospirosis anictérica, la fase febril o leptospiremia es el estadio en el que las leptospiras están por todos los tejidos y por ello los síntomas afectan a todo el cuerpo. Suele empezar de repente con fiebre alta (39 ºC-40 ºC), con dolores musculares y dolor de cabeza muy intenso. Suele haber pérdida del apetito y, a veces, se producen náuseas, vómitos, dolor abdominal y diarrea. En algunos pacientes hay síntomas pulmonares como dolor en el pecho, tos, expectoración sanguinolenta y mucha dificultad para respirar (síndrome de distrés respiratorio del adulto).
Con menor frecuencia se producen alteraciones neurológicas como delirios, alucinaciones o parálisis de algunos nervios. Una complicación muy poco frecuente pero muy grave es la inflamación de la vesícula biliar sin que haya obstrucción por cálculos de la vía biliar (colecistitis alitiásica). Un signo muy frecuente y característico es que el paciente tiene una conjuntivitis con los ojos rojos (por congestión e incluso hemorragia en la conjuntiva del ojo). Esta fase suele durar de 4 a 9 días, que es cuando se producen los anticuerpos contra la leptospira y la aparición de ésta en la orina (fase inmune o leptospiruria).
Después de esta primera fase el 35% de los pacientes se recupera completamente. El afectado, después de unos días sin síntomas, estos reaparecen, comenzando la segunda fase de la enfermedad o fase inmune. La fiebre, los dolores musculares y los síntomas digestivos son más leves que en la primera fase.
Muchos pacientes (80%-90%) se produce una meningitis aséptica, lo que significa que en el líquido cefalorraquídeo del paciente no se detecta la bacteria, pero sí hay inflamación de las meninges; esta reacción meníngea puede durar unos días, hasta dos semanas. Con poca frecuencia puede haber afecciones más graves del sistema nervioso. En esta fase puede aparecer un enrojecimiento de las piernas –concretamente a la altura de las espinillas–, lo que se denomina “fiebre pretibial” y también una miocarditis (inflamación del músculo del corazón), que en general no tiene ninguna trascendencia.
Leptospirosis ictérica o enfermedad de Weil
La otra forma clínica, la forma grave, es la leptospirosis ictérica o enfermedad de Weil, que puede ser causada por diferentes serotipos –leptospiras con diferentes antígenos–, pero la más frecuente es la Leptospira interrogans serotipo icterohaemorrhagie. Comienza de manera similar a la forma leve, pero después de 4-7 días empiezan los síntomas graves: la fiebre continua, la ictericia, las hemorragias, la insuficiencia renal, la miocarditis, las alteraciones de conciencia, la anemia (disminución de la cantidad de glóbulos rojos en la sangre) y la trombocitopenia (disminución de la cantidad de plaquetas en la sangre).

La ictericia es el dato que alerta de la forma grave de la enfermedad ya que, sin ictericia, la enfermedad no es mortal, pero con ictericia sí puede serlo. La ictericia se acompaña de aumento del tamaño y, a veces, dolor del hígado; también puede haber aumento del bazo. En los pacientes con ictericia grave son más frecuentes las alteraciones renales, el colapso cardiovascular y las hemorragias. Estas últimas se presentan como sangrados nasales (epistaxis), de los pulmones (hemoptisis), gastrointestinales y en la piel (lesiones purpúricas), entre otros.
Diagnóstico de la Leptospirosis

El diagnóstico de la leptospirosis se basa principalmente en la detección de leptospiras o de anticuerpos frente a las leptospiras en la sangre del paciente. Durante la primera fase, llamada leptospiremia o fase febril, se pueden detectar las leptospiras en la sangre, en el líquido cefalorraquídeo (líquido que existe en el interior del cerebro y de la médula espinal) y en la mayoría de los tejidos del cuerpo.
Los anticuerpos frente a las leptospiras aparecen varios días después de su penetración en la sangre, aproximadamente entre 5 y 7 días después, y se pueden detectar mediante técnicas de laboratorio. La presencia de estos anticuerpos sirve para el diagnóstico de la fase inmune. A partir de este momento, el sistema inmunitario, a través de estos anticuerpos, lucha contra las leptospiras hasta que las bacterias dejan de detectarse en la sangre y empiezan a eliminarse por la orina. Este estadio se denomina fase de leptospiruria (es decir, leptospiras en la orina) y puede durar semanas o meses.
Como la concentración de leptospiras en la sangre, la orina y el líquido cefalorraquídeo puede ser baja, cuando se sospecha leptospirosis es necesario recoger varias muestras del paciente. Estas muestras pueden cultivarse en medios especiales para leptospira y, después de multiplicarse, se pueden ver mediante un tipo de microscopía denominada de campo oscuro. Pero estas técnicas son complicadas y, en ocasiones, se necesita un tiempo largo para ver el resultado. Por ello, la mayoría de los laboratorios no tratan de cultivar las leptospiras y se centran en la detección de los anticuerpos frente a leptospiras.
La prueba de detección de anticuerpos más usada es la aglutinación microscópica o MAT (microscopic agglutination test), que consiste en mezclar el suero del paciente con leptospiras –una mezcla de diferentes serotipos de leptospiras– y posteriormente se examina en el microscopio la aglutinación (debida a la agrupación de los antígenos de la superficie de las leptospiras con los anticuerpos del paciente). Estos anticuerpos, llamados aglutinantes, se detectan en la sangre del paciente a partir de los días 5-7 de la enfermedad y se siguen detectando muchos años después.
Debido a que la MAT se realiza con microorganismos vivos, no todos los laboratorios la hacen y utilizan otras técnicas de detección de anticuerpos como ELISA o la aglutinación en portaobjetos, menos sensibles y específicas, que sirven para un primer cribado; después, los casos positivos se tienen que confirmar con la prueba MAT en un laboratorio de referencia.
Además de las pruebas que sirven para la detección de manera indirecta (anticuerpos) o directa (microscopía) de las leptospiras, hay otras pruebas de laboratorio que sirven para conocer las alteraciones ocasionadas por la enfermedad. Dichas alteraciones sirven para realizar un diagnóstico de sospecha y la evaluación de la afección de los órganos y son, por ejemplo, la elevación de la bilirrubina conjugada en la sangre (la ictericia es causada por el depósito de ésta en la piel y en las mucosas y está relacionada con la afección del hígado), las cifras de transaminasas están elevadas pero no suelen ser superiores a cinco veces el valor normal, puede haber muchas alteraciones bioquímicas en la orina, así como anormalidad en las cifras de leucocitos, plaquetas y glóbulos rojos.
Tratamiento y Prevención de la Leptospirosis
El tratamiento de la leptospirosis es la penicilina por vía intravenosa. En los casos de alergia a la penicilina se emplea otro antibiótico, la doxiciclina, también intravenosa. También es útil el tratamiento profiláctico con doxicilina en las personas que han tenido una exposición de riesgo, es decir, en las que cabe la posibilidad de que se hayan infectado con leptospiras.

La leptospirosis no suele ser mortal y el pronóstico, en general, es bueno. Los datos de mal pronóstico son la edad avanzada y la ictericia, la trombocitopenia y la insuficiencia renal. Una vez superada la enfermedad, no suele dejar, en general, ninguna lesión residual.
Entre sus posibles complicaciones, siempre que el tratamiento sea tardío o no sea el adecuado, pueden darse la conocida como reacción Jarisch-Herxheimer (cuando se administra penicilina), meningitis o sangrado severo.
Prevención de la Leptospirosis
En cuanto a la prevención de la leptospirosis, en general, la erradicación de esta enfermedad es difícil, debido a que está bastante extendida en los animales domésticos y salvajes. Pero la vacunación de las mascotas y del ganado sí reduce la incidencia de la leptospirosis en estos animales, lo que resulta en una reducción del riesgo que corren los humanos próximos a ellos.
Acciones como el control sanitario de animales importados, el drenaje de los terrenos, las medidas de protección individual en el campo, la mecanización de la siega, junto con la construcción de establos y edificios a prueba de roedores, reducen la incidencia de leptospirosis en los seres humanos.
Por otro lado, es recomendable si se vive o se viaja a zonas de riesgo, evitar en los posible las áreas de aguas estancadas, sobre todo en zonas con climas tropicales. Igualmente, los viajeros o personas con alto riesgo de infección, pueden reducir su riesgo con la toma de doxiciclina o amoxicilina, siempre bajo prescripción médica.
Para más información, te invitamos a visitar nuestros enlaces:



